 Охрана материнства и детства — приоритетное направление в здравоохранении любой страны, которая включает в себя систему государственных общественных и медицинских мероприятий, обеспечивающих рождение здорового ребенка, правильное и всестороннее развитие подрастающего поколения, предупреждение и лечение болезней женщин и детей.
Охрана материнства и детства — приоритетное направление в здравоохранении любой страны, которая включает в себя систему государственных общественных и медицинских мероприятий, обеспечивающих рождение здорового ребенка, правильное и всестороннее развитие подрастающего поколения, предупреждение и лечение болезней женщин и детей.
В 2022 году Всемирная организация здравоохранения (ВОЗ) впервые опубликовала глобальные руководящие принципы по оказанию поддержки женщинам и новорожденным в послеродовой период (первые шесть недель после родов), включающие в себя рекомендации в отношении консультирования по вопросам грудного вскармливания в целях оказания помощи в формировании привязанности и выработке удобной позиции при кормлении грудью и оказания поддержки родителям в обеспечении ответственного ухода за новорожденными. Это важнейший период времени для обеспечения выживания новорожденных и матерей, для здорового развития ребенка, а также восстановления психического и физического здоровья и благополучия матери.
Развитие службы охраны материнства и детства в Российской Федерации осуществляется в соответствии с Концепцией демографической политики Российской Федерации до 2025 года. В 2012 г. была утверждена Государственная программа РФ «Развитие здравоохранения», важнейшим разделом которой является подпрограмма «Охрана здоровья матери и ребенка», определяющая основные направления совершенствования оказания медицинской помощи женщинам и детям в 2014–2020гг. Основной целью программы является создание условий для оказания доступной и качественной медицинской помощи детям и матерям, улучшение состояния здоровья детей и матерей, снижение материнской, младенческой и детской смертности, а также снижение уровня вертикальной передачи ВИЧ от матери ребенку. Подпрограмма «Охрана здоровья матери и ребенка» включает комплекс мероприятий, направленных на дальнейшее совершенствование службы родовспоможения путем формирования трехуровневой системы оказания медицинской помощи на основе развития сети перинатальных центров; создания системы раннего выявления и коррекции нарушений развития ребенка; выхаживания детей с экстремально низкой массой тела; развития специализированной медицинской помощи детям; совершенствования методов борьбы с вертикальной передачей ВИЧ от матери к плоду.
утверждена Государственная программа РФ «Развитие здравоохранения», важнейшим разделом которой является подпрограмма «Охрана здоровья матери и ребенка», определяющая основные направления совершенствования оказания медицинской помощи женщинам и детям в 2014–2020гг. Основной целью программы является создание условий для оказания доступной и качественной медицинской помощи детям и матерям, улучшение состояния здоровья детей и матерей, снижение материнской, младенческой и детской смертности, а также снижение уровня вертикальной передачи ВИЧ от матери ребенку. Подпрограмма «Охрана здоровья матери и ребенка» включает комплекс мероприятий, направленных на дальнейшее совершенствование службы родовспоможения путем формирования трехуровневой системы оказания медицинской помощи на основе развития сети перинатальных центров; создания системы раннего выявления и коррекции нарушений развития ребенка; выхаживания детей с экстремально низкой массой тела; развития специализированной медицинской помощи детям; совершенствования методов борьбы с вертикальной передачей ВИЧ от матери к плоду.
На основе Государственной программы РФ «Развитие здравоохранения» субъектами РФ разработаны и с 2013г. реализуются региональные программы развития здравоохранения.
В системе охраны материнства и детства различают следующие этапы оказания медико-социальной помощи:
1-й этап – оказание помощи женщине вне беременности, подготовка ее к материнству. На данном этапе большую роль играют женские консультации, центры планирования семьи, медико-генетические консультации;
2-й этап – лечебно-профилактическая помощь беременным в целях сохранения здоровья плода и беременной женщины. На данном этапе главная роль принадлежит женским консультациям, отделениям патологии беременности акушерских стационаров, санаториям для беременных;
3-й этап – лечебно-профилактическая помощь в родах в целях охраны здоровья плода и женщины. Весь объем этой помощи оказывается в акушерских отделениях родильных домов;
4-й этап – охрана здоровья новорожденного: контроль за правильным вскармливанием, наблюдение за физиологическим развитием, уход за новорожденным, оказание лечебной помощи в отделениях новорожденных родильных домов и патологии новорожденных детских больниц;
5-й этап – охрана здоровья ребенка в дошкольный период: контроль за физическим развитием, рациональным питанием, иммунологическим статусом ребенка;
6-й этап – охрана здоровья ребенка в период школьного возраста: контроль за физическим развитием, коррекция отклонений в состоянии здоровья детей.
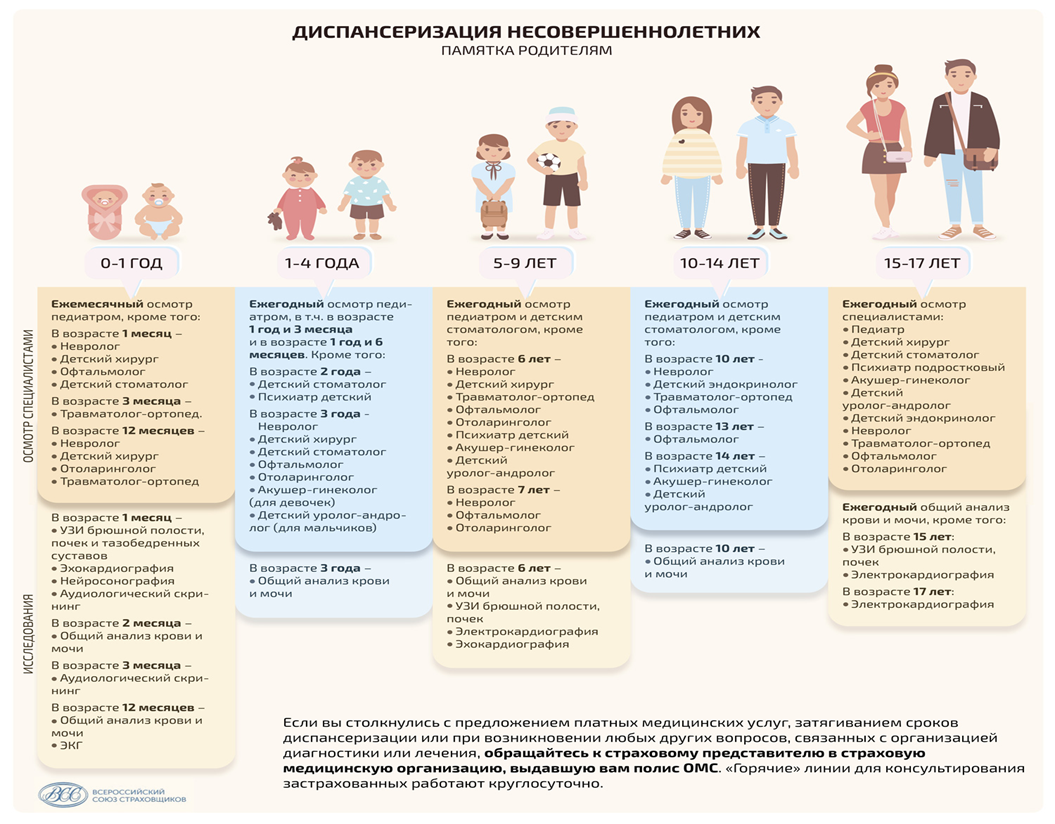
С 2013 г. в стране организовано широкомасштабное проведение профилактических медицинских осмотров несовершеннолетних. В настоящее время система непрерывного мониторинга здоровья несовершеннолетних включает:
- комплексную перинатальную (дородовую) диагностику нарушений развития ребенка;
- неонатальный скрининг – исследование, проводимое в первые дни жизни ребенка, которое является самым эффективным способов выявления наследственных заболеваний и выявление нарушения слуха (аудиологический скрининг)
- профилактические медицинские осмотры детей в возрасте от 3 до 17 лет включительно с углубленным обследованием в критические возрастные периоды
- ежегодную диспансеризацию детей-сирот и детей, оставшихся без попечения родителей.
С 2023 года в работу неонатальных служб Российской Федерации включена программа расширенного скрининга новорожденных на наличие наследственных заболеваний. Перечень выявляемых болезней вырастает с 5 до 36, в него будут включены наследственные болезни обмена, первичные иммунодефицитные состояния и спинально-мышечная атрофия (СМА).
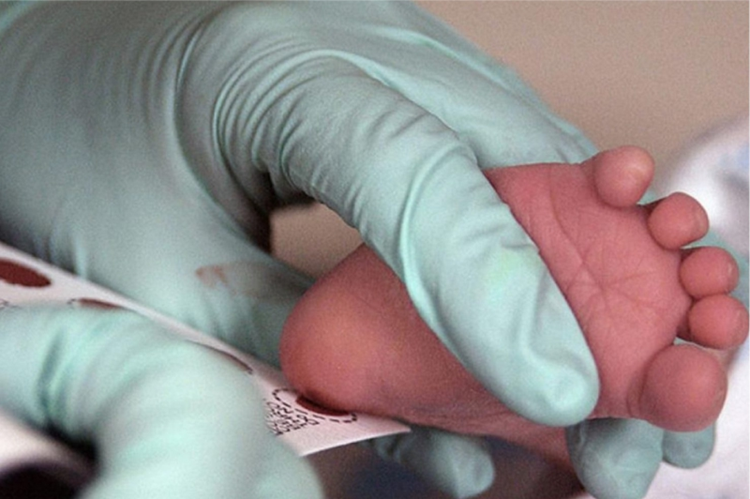
Неонатальный скрининг проводится только после получения информированного добровольного согласия официальных представителей ребенка на медицинское обследование. Образец крови берут из пяточки новорожденного ребенка через 3 часа после кормления на 4 день жизни у доношенного и на 7 день – у недоношенного ребенка. Забор образцов крови осуществляется на специальные фильтровальные бумажные тест-бланки (рис.1). Исследование образцов крови проводится в медико-генетической консультации (центре) в срок до 10 дней после забора образца крови. Забор крови документально фиксируется неонатологом. В случае отсутствия в документации отметки о взятии образца крови при его поступлении под наблюдение в детскую поликлинику по месту жительства или переводе по медицинским показаниям в больничное учреждение взятие образца крови для исследования осуществляется в том учреждении, куда переведен ребенок.
Взятие капиллярной крови из пяточки у младенца на неонатальный скрининг.
Внедрение данной диагностики значительно увеличит выявляемость редких заболеваний в неонатальном периоде, что позволит уменьшить младенческую смертность и избежать инвалидизации детей. Для реализации программы закупается специализированное оборудование, осуществляется формирование центров для проведения диагностики и дальнейшей маршрутизации пациентов с целью оказания необходимой медицинской помощи и своевременного назначения эффективного лечения.


No responses yet